Ilgstošs klepus bez drudzis, krēpu un sliktas vispārējas labsajūtas var būt saistīts ar plaušu audu inficēšanos ar mikobaktēriju. Visbiežāk attīstās infiltratīva plaušu tuberkuloze, ko raksturo strauja progresējoša gaita un smagi intoksikācijas un elpošanas mazspējas klīniskie simptomi. To raksturo alveolu ierobežotā patoloģiskā nekroze ar iekšējo audu sadalīšanās procesu. Ar ilgu infiltratīvas plaušu tuberkulozes gaitu izplatās infekcija ar asins plūsmu uz citiem orgāniem un sistēmām.
Vairāk nekā 80% no visiem ftrizriātriem cieš no šīs mikobaktēriju infekcijas. Nesen ārsti arvien vairāk runā par sekundārajām patoloģiskajām izmaiņām, kas saistītas ar personas vispārējās imunitātes samazināšanu. Ti eksogēnā infekcija kā tāda var nebūt. Tieši pretēji dažādām gausām infekcijām, sākas to Mycobacterium tuberculosis aktivizēšana, kas atrodas katras vakcinētās personas ķermenī deaktivētā, novājinātā stāvoklī. Tieši tāpēc mums ir primārā imunitāte pret šo infekciju.
Slimība pieder sociāli bīstamām valstīm. Visbiežāk slimo personas no ģimenēm, kurām ir nelabvēlīgi psiholoģiski, sociāli un materiāli. Ļoti ātri izplatās izplatība starp alkoholismu, atkarību no atkarības un personiskās higiēnas noteikumu neievērošanas.
Infiltratīvā plaušu tuberkuloze ir lipīga!
Esiet uzmanīgi, ja starp draugiem un radiniekiem ir pacients ar līdzīgu diagnozi. Infiltratīvā plaušu tuberkuloze ir lipīga, jo pacienta krēpu veido aktīvo mikobaktēriju formu, kas var ietekmēt cilvēkus pat ar ļoti spēcīgu imunitāti.Infiltratīvā tuberkuloze ir lipīga visos patoloģiskā sabrukšanas procesa un dobumu veidošanās posmos. Sākotnējā posmā veidojas neliela infiltrācija ar diametru vairāk nekā 3 cm. Pakāpeniski tās robežas paplašinās un var aizņemt visu plaušu daiviņu.
Infiltrāta iekšpusē strauji attīstās tuberkulozes ierosinātāja patoloģiskais aģents. Lai izveidotu optimālu biotopu, eksudāta eksudāts parādās kamīna dobumā. Iekšpusē ir vairākas baltās asins šūnas, kas nespēj nomākt Mycobacterium tuberculosis augšanu. Var būt arī fibrīna salas, kas mēģina piepildīt iegūto dobumu.
Patoloģijas risks infekcijas ziņā ir tas, ka sākotnējā stadijā pacienta stāvoklis neietekmē, parādās tikai slapjš klepus, kura izšķirtspēja izdalās ar lielu skaitu Mycobacterium tuberculosis. Nākotnē var būt klīniskas lobara pneimonijas pazīmes ar tipisku gaitu. Dažos gadījumos infiltratīvās plaušu tuberkulozes diagnosticēšana notiek tikai dobo dobumu veidošanās stadijā. Šajā stāvoklī pacients ir ļoti bīstams citiem un prasa ievietošanu specializētā slimnīcā.
Infiltratīvā tuberkuloze sabrukšanas fāzē
Infiltrējošo plaušu tuberkulozi sabrukšanas stadijā raksturo strauja izplatība vienā norobežotā daivā. Tajā pašā laikā nekrotiska plaušu audu kušana notiek, koncentrējoties ar lielu daudzumu toksīnu izdalīšanos asinīs. Tas izraisa smagu formu smagai pneimonijai raksturīgu klīnisku attēlu. Pastāv elpošanas mazspējas klīnika, kas izpaužas pastāvīgā elpas trūkumā, zilā krāsā un ādas apvidū. Ir ķermeņa masas zudums.
Infiltratīvai tuberkulozei sabrukšanas stadijā nepieciešama ārkārtas aprūpe. Nekādā gadījumā nevar izmantot plaša spektra antibiotikas. Daudzi no viņiem var izraisīt paātrinātu mikobaktēriju tuberkulozes augšanu, un pacienti mirst no izplatītā patoloģiskā procesa, kas izplatās uz smadzeņu struktūrām.
Sabrukšanas procesa sākumā ir uzkrāšanās mehānisms infiltrātos, tā sauktie gadījumi. Šīs vielas praktiski neizšķīst un tiek glabātas pacienta plaušu audos visa mūža garumā. Tās var aktivizēties jebkurā laikā un ātri izkausēt plaušu alveolāro audu. Indukcijas lauki ap gadījuma ieslēguma kopu ir ļoti reti. Tas neļauj inficēšanās vietai patstāvīgi izvietoties viena infiltrāta veidā. Šis faktors veicina strauju tuberkulozes progresu.
Fokālā infiltratīvā tuberkuloze
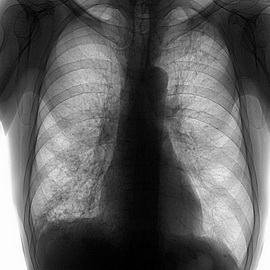 Fokālais infiltratīvs plaušu tuberkuloze - Tas ir visizdevīgākais pašreizējās patoloģijas veids. Tajā pašā laikā ap infiltrācijas vietu ātri izveidojas saistaudu blīva fibrīna kapsula. Infiltrācijas asins apgādes process ir samazinājies. Tādējādi ķermenis rada labvēlīgos apstākļos tuberkulozes inaktivācijai. Pienācīgi ārstējot, fokusa infiltratīvā tuberkuloze ātri ārstējama ar īpašiem farmakoloģiskiem līdzekļiem un nav nepieciešama ķirurģija, lai noņemtu skarto plaušu zonu.
Fokālais infiltratīvs plaušu tuberkuloze - Tas ir visizdevīgākais pašreizējās patoloģijas veids. Tajā pašā laikā ap infiltrācijas vietu ātri izveidojas saistaudu blīva fibrīna kapsula. Infiltrācijas asins apgādes process ir samazinājies. Tādējādi ķermenis rada labvēlīgos apstākļos tuberkulozes inaktivācijai. Pienācīgi ārstējot, fokusa infiltratīvā tuberkuloze ātri ārstējama ar īpašiem farmakoloģiskiem līdzekļiem un nav nepieciešama ķirurģija, lai noņemtu skarto plaušu zonu.
6 mēnešu laikā tas notiek infiltrāta rezorbcijā bojājuma veidā. Tajā pašā laikā var atjaunot fizioloģisko plaušu audu. Kalkāti notiek retāk un tiem nav būtiskas ietekmes uz cilvēka ķermeņa elpošanas funkciju. Aizstājot audus infiltratīvās plaušu tuberkulozes centrā ar saistajām šķiedrām un fibrīnu, var būt nepieciešama papildu terapija, jo šajā stāvoklī patoloģija bieži atkārtojas. Dispersijas novērošana pacientam ir nepieciešami 2 - 3 gadi.
Labās un kreisās plaušu infiltratīvā tuberkuloze
Radiogrāfijas laikā var konstatēt kreisās plaušu infiltrējošo tuberkulozi. Šis stāvoklis ir nelabvēlīgāks, jo tas var ietekmēt sirds muskulatūras endokarda membrānas un izraisīt reaktīvu miokardītu. Rezultātā sirds mazspēja bieži izraisa daudzu pacientu nāvi, kuri nav saņēmuši savlaicīgu profesionālu palīdzību no TB ārsta.
Labās plaušu infiltratīvajai tuberkulozei raksturīga vieglāka gaita un relatīvi labvēlīga prognoze operatīvas ķirurģiskas ārstēšanas nepieciešamības gadījumā.
Infiltratīvās tuberkulozes diferenciālā diagnoze
Infiltratīvās tuberkulozes diferenciāldiagnoze tiek izmantota visām patoloģijām, kas ietekmē bronhu un plaušu audus. Ārstam nekavējoties jāizslēdz infiltratīvā plaušu tuberkuloze, ja pacienti ar dziļu elpu tiek ārstēti ar sūdzībām par ilgstošu ilgstošu klepu, hemoptīzi un sāpes krūtīs.Infiltratīvās tuberkulozes diferenciāldiagnozei, krēpu pārbaudei un tuberkulīna tests. Jau agrīnā stadijā inficētajai personai būs hiperaktīva reakcija uz nelielu tuberkulīna devu ievadīšanu. Skolā, starp bērniem, regulāri tiek veikti tā dēvētie Mantoux testi, kuru mērķis ir agrīna infiltratīvās tuberkulozes diagnosticēšana.
Diferenciāldiagnozes pasākumi ietver:
- krūtīm roentgenoskopija trīs projekcijās;
- bronhoskopija ar materiāla paraugu ņemšanu no infiltrāta fokusa biopsijas un onkoloģisko procesu izslēgšanas nolūkā;
- datortomogrāfija;
- vispārējs detalizēts asins tests, kas parāda maksimālo ESR līmeņa paaugstināšanos, izteiktu leikocitozi un hemoglobīna līmeņa samazināšanos.
Infiltratīvas plaušu tuberkulozes ārstēšana
Standarta gadījumā infiltratīvās tuberkulozes ārstēšana sākas ar pacienta ievietošanu specializētā slimnīcā. Piešķirts īpašam diētam ar daudzām dzīvnieku un augu olbaltumvielām un vitamīniem.
Konkrētai ārstēšanai var izmantot pret TB lietotas zāles: "Isoniazid", "Ethambuton", "Rifampicin" un citi. Ārstēšana ar šīm zālēm tiek veikta ilgu laiku, dažreiz līdz 6 mēnešiem. Pastāvīga kursa gadījumā ārsts var lietot kombinētas shēmas infiltratīvas plaušu tuberkulozes ārstēšanai.
Ķirurģiskas iejaukšanās var būt nepieciešama plaušu audu sadalīšanās stadijā. Darbība tiek veikta, lai glābtu pacienta dzīvi.
Rakstā ir 56 577 reizes (a).
Viens fokusa tuberkulozes veids ir infiltratīvs, kam raksturīga plaša plaušu audu reakcija. Šajā slimības fāzē parādās infiltrācijas un fokusa iekaisuma simptomi. Ir vairāki iemesli, kas noved pie šī patoloģiskā procesa attīstības.
Vairumā gadījumu infiltratīvās pneimoniskās patoģenēzes mehānismu izraisa pārāk smaga pacienta ķermeņa reakcija uz tuberkulozes izraisītāju, kā arī plaušu audu paaugstināta jutība kombinācijā ar neiro-veģetatīvo un endokrīno sistēmu nestabilitāti.
Infiltratīvās plaušu tuberkulozes cēloņi
Tuberkulozes patogēni
- Tie ir mikroorganismi, kas pieder pie Mycobacterium ģints skābes izturīgām baktērijām. Zālēm ir zināmi septiņdesmit četri šādu mikobaktēriju veidi. Tās var atrast ūdenī, augsnē, cilvēku un dzīvnieku organismā.Bet cilvēks saslimst ar tuberkulozi tikai tad, ja tas ir inficēts ar vairākiem mikobaktēriju veidiem. Šo slimības kompleksu sauc par M. Tuberculosis un ietver cilvēka tipa Mycobacterium tuberculosis, liellopu Mycobacterium bovis, Mycobacterium africanum, Mycobacterium bovis BCG (BCG celmu), kā arī Mycobacterium microti. Šajā grupā ietilpst arī Mycobacterium pinnipedii un Mycobacterium caprae, kas no filogēniskā viedokļa ir Mycobacterium microti un Mycobacterium bovis.
Mycobacterium tuberculosis (MBT) galvenā sugu iezīme ir to ļoti patogēns raksturs, ko izsaka virulence (infekciozitāte), ko var mainīt ārējo faktoru ietekmē. Šīs virulences izpausmes ir atkarīgas no cietušā ķermeņa stāvokļa baktēriju uzbrukuma laikā.
Vairumā gadījumu persona cieš no tuberkulozes, ko izraisa liellopu un cilvēka mikobaktēriju infekcija. Maksimālais M. bovis sekrēciju skaits tiek reģistrēts lauku iedzīvotājiem, kur galvenais patogēna pārnešanas ceļš ir barības metode (caur pārtiku). Putnu tuberkuloze galvenokārt notiek ar patogēno mikroorganismu nesējiem ar samazinātu daudzumu.
Mycobacterium tuberculosis ir iekļauta prokariotu grupā, kas raksturīga ar to, ka citoplazmā nav labi organizētu Golgi aparātu un lizosomu. Viņiem nav arī genomu dinamikai nepieciešamo plazmīdu, tāpēc tuberkulozes mikobaktērijas migrē tikai ar saimniekorganismu palīdzību. Šīs baktērijas ir nedaudz izliektas vai taisnas konfigurācijas, piemēram, kāts ar noapaļotiem galiem, no viena līdz desmit mikroniem, ar diametru 0,2-0,6 mikroni. Mycobacterium liellopu tips ir biezāks un īsāks par cilvēku.
Tuberkulozes izraisošie mikroorganismi nepārvietojas atsevišķi. Viņi arī nerada kapsulas un mikrosporus.
Šādas baktērijas šūnu veido:
Mikrokapsulas, kuru sienu veido trīs līdz četri slāņi, no kuriem katrs ir 200-250 nanometru biezums un kas sastāv no polisaharīdiem. Mikrokapsula ir cieši savienota ar šūnu sienu un kalpo kā aizsardzība pret ārējo faktoru iedarbību. Tam nav antigēnu īpašību, bet tas ir seroloģiski aktīvs;
Šūnu siena, kas kalpo kā baktērijas ārējā robeža, saglabā savu formu un izmēru stabilu, aizsargā pret mehāniskām, osmotiskām un ķīmiskām ietekmēm un virulences faktoriem;
Homogēna baktēriju citoplazma;
Citoplazmas membrāna, kas satur lipoproteīnu un fermentu sistēmu kompleksus. Tas kalpo, lai veidotu intracitoplazmas membrānas sistēmu (mezosomu);
Kodolviela, kas satur hromosomas un plazmīdus.
Biroja antigēnās īpašības tiek realizētas proteīnu tuberkuloproteīnos, ieskaitot tuberkulīnu. Tās ir specifiskas, ja ir aizkavētas hipersensitivitātes reakcijas. Polisaharīdu klātbūtne baktērijās palīdz noteikt antivielas pacientu serumā. Skābi un sārmu rezistenci pret šīm mikobaktērijām nodrošina lipīdi.
Baktērijas Mycobacterium tuberculosis ir aerobas, Mycobacterium bovis un Mycobacterium africanum ir aerofīlas, tas ir, tām ir nepieciešams gaiss, lai barotu un pavairotu.
Ar plaušu, limfmezglu, ādas, kaulu, nieru, zarnu un citu orgānu tuberkulozo baktēriju sakāvi rodas īpašs iekaisuma process - „auksts” iekaisums. Tam piemīt granulomatozs raksturs, un tas rada lielu skaitu dobumu, kas ir pakļauti sabrukumam.
Infiltratīvās plaušu tuberkulozes patoģenēze
Parasti primārā rakstura infekcija cilvēkiem notiek caur gaisa pilieniem. Daudz retākas parādības ir infekcija ar pārtiku, iekšzemes un seksuāliem kontaktiem, kā arī intrauterīnā (transplacentālā) patogēna pārnešana no mātes uz bērnu.
Baktērijas iekļūst cilvēka organismā, ja tiek pārkāpts tā sauktais gļotādas klīrenss, kurā bļodas formas elpceļu šūnas veido gļotādu barjeru, kas kavē mikobaktērijas, un cilindriskās epitēlija vibrācijas izraisa to turpmāku evakuāciju.
Klīrensa pārkāpuma iemesls parasti kļūst par iekaisumu augšējos elpceļos, trahejā un lielos bronhos. Toksīniem ir arī ietekme. Tā rezultātā baktērijas sasniedz bronholu un alveolu, kas palielina slimības attīstības iespējamību.
Sakarā ar to, ka mikobaktērijas nespēj ražot eksotoksīnu, lai stimulētu fagocitozi (imūnsistēmu uzbrukums), neliels skaits patogēnu nesniedz ātras izpausmes. Skarto audu struktūra kādu laiku paliek normāla. To sauc par “latentu nesēju”.
No jebkura punkta baktērijas ar limfas plūsmu nonāk reģionālajos limfmezglos, un no turienes ar limfas strāvu tās nonāk iekšējos orgānos. Šo procesu sauc par primāro (vai obligāto) mikobaktēriju.
Patogēni uzkrājas, ja mikrovaskulācija ir īpaši attīstīta: plaušās, limfmezglos, nieru kortikālajā slānī, cauruļveida kaulu epifīzēs un metafīzē, olvados, acu caurulēs. Baktēriju vairošanās turpinās, bet imūnsistēmai nav laika attīstībai.
Pašlaik vietās, kur tiek savāktas lielākās baktērijas, sākas fagocitoze. Patogēni tiek uzbrukti un iznīcināti polinukleozos leikocītos. Tomēr kontakts ar mikobaktērijām izraisa imūnsistēmas šūnu nāvi.
Makrofāgi, kas ir iesaistīti mikobaktēriju fagocitozē, ir arī bezspēcīgi, jo ATP sintezētie MBT protoni, kā arī vadu faktori un sulfāti traucē makrofāgu lizosomu darbību. Atrodoties makrofāgās, tuberkulozes baktērijas aug, sadala, un tas noved pie saimniekšūnas nāves. Un MBT atkal atgriezās starpšūnu telpā. Izrādās, ka "nepabeigta fagocitoze".
Iegūta šūnu imunitāte
Šūnu imunitāti veido makrofāgi un limfocīti, efektīvi sadarbojoties. Šajā procesā īpaši svarīga ir makrofāgu, T-palīgu un (CD4 +) un T-supresoru (CD8 +) saskare. Pēc mikobaktēriju absorbcijas makrofāgi rada antigēnus un interleikīnu-1 (IL-1). Tā uzsāk T-limfocītu (CD4 +) darbu. Un T-palīgi (CD4 +) mijiedarbojas ar makrofāgiem un “lasa” datus par baktērijas genomu. T-limfocīti (CD4 + un CD8 +) ir sensibilizēti un sākas chemotaksīnu, gamma-interferona un interleikīna-2 (IL-2) ražošana.
Tas izraisa makrofāgu ātrāku pārvietošanos uz mikobaktērijām, un to enzimātiskā un kopējā baktericīda aktivitāte palielinās. Paātrinās reaktīvo skābekļa sugu un ūdeņraža peroksīda makrofāgu ražošana. Ir skābekļa sprādziens, kas negatīvi ietekmē biroju. L-arginīns un audzēja faktors-alfa kopā izraisa slāpekļa oksīda NO veidošanos, kam ir antimikrobiāla iedarbība. Rezultātā samazinās MBT destruktīvā iedarbība uz organismu un patogēna nāvi.
Situācijā, kad imūnreakcija attīstās adekvāti, katrā jaunajā paaudzē palielinās makrofāgu imūnkompetents. Tie rada mediatorus, kas aktivizē B-limfocītus, kuri ir atbildīgi par imūnglobulīnu sintēzi. Ražojot antivielas, leukocīti aptver MBT, kas līdz ar to ir kopā. Un tas veicina fagocitozi.
Pieaugošā makrofāgu enzīmu aktivitāte var izraisīt šūnu parādīšanos ar aizkavētu hipersensitivitāti (PCHRT) tuberkulozes patogēnu antigēniem. Tā rezultātā makrofāgi tiek pārveidoti par milzu Langhans epiteliīda šūnām. Tie ir iekļauti darbā, lai ierobežotu iekaisuma zonu.
Tas noved pie eksudatīvas un produktīvas tuberkulozes granulomu radīšanas, kas ir labas imūnās atbildes reakcija uz biroja iebrukumu un tās agresijas lokalizāciju.
Īpaši aktīvas ir T-un B-limfocīti, kā arī makrofāgi granulomā. Makrofāgi tiek pārvērsti epiteliīdu šūnās, kas ir atbildīgas par hidrolītisko fermentu pinocitozi un sintēzi. Granulomas centrālo daļu var raksturot ar nelielu kazeīna nekrozes laukumu, kas veidojas no mirušiem makrofāgiem.
PCVT reakcija parādās divas līdz trīs nedēļas pēc sākotnējās infekcijas. Pēc astoņām nedēļām novēro izteiktu šūnu imunitāti.
Mikobaktērijas sāk vairoties lēnāk, tās kļūst mazākas, iekaisuma specifiskā reakcija pazūd. Tomēr patogēns nav pilnībā iznīcināts. Atlikušās baktērijas ir iekšējās šūnas (L-formas), kas novērš fagolizosomu veidošanos un padara tos nepieejamus lizosomu fermentu darbībai. Tas ir nesterils imunitātes pret tuberkulozi veids.
Baktērijas, kas paliek organismā, saglabā sensibilizētu T-limfocītu populāciju un nodrošina pietiekamu imunoloģisko aktivitāti. Tāpēc mikobaktērijas var pastāvēt ilgu laiku, dažreiz visā cilvēka dzīvē. Ja imunitāte ir samazināta, mikobaktērijas var aktivizēties, un persona var saslimt.
Iegūtās imunitātes samazināšanās ir izraisīta. Var izraisīt alkohola un narkotiku pārmērīga lietošana. Imunitāti nelabvēlīgi ietekmē badošanās, grūtniecība, hormonu terapija un imūnsupresanti. Pirmajos divos gados risks inficēties ar tuberkulozi pirmo reizi ir astoņi procenti, tad varbūtība samazinās.
Klīniski nozīmīgas tuberkulozes rašanās
Ja makrofāgi ir nepietiekami aktivizēti, fagocitozei nav ietekmes. Mikobaktērijas vairojas ļoti ātri - eksponenciāli. Fagocītiskās šūnas mirst lielos daudzumos, izdalot lielus mediatoru un proteolītisko enzīmu daudzumus ekstracelulārajā telpā. Netālu esošie audi ir bojāti, "atšķaidīti". Tas noved pie īpašas vides veidošanās, kas baro mikobaktērijas ārpus šūnām.
Imūnās aizsardzības līdzsvars ir traucēts. T-supresori (CD8 +) kļūst lielāki, un T-helpera šūnas (CD4 +) zaudē savu imunoloģisko aktivitāti.
PCVT uz antigēniem strauji pieaug, un tad tas kļūst vājāks. Iekaisuma izplatīšanās. Asinsvadu sienas kļūst caurlaidīgākas, plazmas olbaltumvielas iekļūst audos kopā ar leikocītiem un monocītiem. Tuberkuloze attīstās ar gadījuma nekrozes pārsvaru.
Polinukleāro leikocītu, makrofāgu un limfoido šūnu aktīvāka iekļūšana ārējā slānī. Tas noved pie atsevišķu granulomu apvienošanās un kopējā bojājumu apjoma palielināšanās. Klīniski izteikta tuberkulozes primārās infekcijas pāreja.
Vai tekstā ir kļūda? Atlasiet to un vēl dažus vārdus, nospiediet Ctrl + Enter
Infiltratīvas plaušu tuberkulozes simptomi

Ir iespējami šādu tipu klīniskie un radioloģiskie infiltrāti:
Bronhofobulārs infiltrācija ir fokuss, kas ir plaušu augšējās daivas pirmā vai otrā segmenta kortikālajā daļā, ir neregulāra noapaļota forma, kontūras ir izplūdušas, diametrs ir viens līdz divi centimetri. Tomogrāfija rāda divus vai trīs svaigus fokusus, kas savstarpēji apvienojušies. Simptomi nav novēroti, funkcionālas izmaiņas un bacilju ekskrēcija nav;
Noapaļota infiltrācijanozīmē aptumšošanas fokusa parādīšanos, kam ir apļa vai ovālas formas ar asām kontūrām, diametrs ir pusotru līdz divi centimetri. Centrs parasti atrodas pirmajā vai otrajā vai ceturtajā plaušu segmentā. No fokusa līdz plaušu saknei sākas iekaisuma "ceļš", kur tā fonā redzama bronhu projekcija. Rentgena tomogrāfija rāda biežākus vai kalcifizētākus bojājumus, nelielus sabrukšanas dobumus, pleiras izmaiņas, rētas. Apaļo infiltrātu veidošanās palielina perifokālā iekaisuma laukumu, noved pie kazeīna centra sabrukuma, veidojas dobums. Tas ietver sekvesterus un dažus šķidrumus, un to sauc par pneimogēno dobumu. Bronhogēnā sēšana izraisa patoģenēzes centru veidošanos plaušu veselajās zonās;
Mākoņains iefiltrēties uz rentgena stariem ir nevienmērīga apgaismojuma forma ar neskaidriem kontūriem. Tumšs ir vienā vai vairākos segmentos plaušu augšējās daivās. Tas ir līdzīgs nespecifiskam, bet atšķirība ir tāda, ka radioloģiskās izmaiņas ir noturīgas, ir tendence mazināties un izskalot dobumus;
Lobit ir iekaisuma process, kas aptver visu plaušu daiviņu. Tam piemīt raksturīga struktūra ar daudziem gadījuma fokusiem. Klīniskais attēls ir smags. Pakāpeniski bojājums stiepjas uz visu daivu, uz kura robežas parādās skaidra starpplūsmas lūzums. Saskaņā ar novērojumiem neliels infiltratīvs fokuss bieži attīstās pirms lobīta;
Perizisitīts vai neliela infiltrācijair mākonis līdzīga forma, kas atrodas netālu no starpplūsmas. Tas ir trijstūris, kura virsotne ir pagriezta pret plaušu sakni. Robežas augšpusē ir neskaidra, pārvēršas plaušu audos, kas ir maz mainījusies. Apakšējā robeža sakrīt ar interlobāru pleiru un tai ir skaidras kontūras;
Gadījuma pneimonija. Slimības forma, kas attīstās pacientiem ar imunobioloģiskās rezistences trūkumu. Plaušu audos novēro iekaisumu, kur dominē nekroze. Case-pneumonic fokusēšana aptver visu daivu vai plaušu.
Dažādus faktorus izraisa gadījuma pneimonija: barības traucējumi, grūtniecība, cukura diabēts, plaši organisma bojājumi ar mikobaktērijām ar augstu virulenci. Kā arī plaušu asiņošana, kurā asinis tiek noņemtas no biroja. Klīniski caseous pneimonijai ir plašas un intensīvas morfoloģiskas izmaiņas.
Kopumā infiltratīvās tuberkulozes klīniskie simptomi ir izteikti atkarībā no bojājuma apjoma. Parasti slimība sākas ar akūtu formu: pacientam ir drudzis, un simptomi var būt līdzīgi vai lobāra pneimonija. Izpausmes notiek vispārējas pilnīgas veselības apstākļos. Tikai pamatīga aptauja ļauj atklāt tuberkulozes intoksikācijas pazīmes, kas radās pirms akūtu izpausmju rašanās.
Bieža pirmā šīs slimības formas pazīme ir hemoptīze vai plaušu asiņošana. Akūts periods var ilgt vairākas dienas vai vairākas nedēļas.
No sūdzībām, pacienti atzīmē sāpes krūtīs uz sāniem, kur plaušu slimība ir ietekmēta, tā ir lokalizēta sānu vai plecu lāpstiņās. Tiek novērots sauss vai ir neliels krēpas. Ir skaidri redzamas intoksikācijas pazīmes sliktas apetītes, miega traucējumu, pastiprinātas uzbudināmības un vispārējas vājuma veidā.
Ja ir smadzeņu pneimonija slimība sākas akūti. ir liela atšķirība starp rādītājiem no rīta un vakarā. Intoksikācijas simptomi strauji pasliktinās. Adynamija strauji attīstās, parādās spēcīga svīšana, sāpes krūtīs, pūlinga krēpas klepus, elpas trūkums. Persona ātri zaudē svaru.
Fiziskā izmeklēšana slimības sākumā atklāj krūšu atpalicību, ja elpošana tiek ietekmēta plaušu pusē. Krūškurvja muskuļi ir saspringti, balss sāk drebēt.
Negatīvi perkusijas un auskultācijas dativisizteiktākā masveida pneimonijas gadījumā pēc lobīta veida, kā arī tad, kad sākas infiltrāta sabrukums un dobumu veidošanās. Uz virsmas, kas atrodas virs skartās teritorijas, trieciena skaņa kļūst blāvi, parādās bronhofonija, attīstās bronhu elpošana, mitrs un pārsteidzošs dažāda lieluma sēkšana.
Infiltrātu diferenciāldiagnostika
Ar akūtu slimības sākšanos un strauju pneimonisko procesu attīstību cilvēkiem bez tuberkulozes, ir bijusi nespecifiska pneimonija.
Īpašas grūtības ir infiltratīvās pneimoniskās tuberkulozes diagnoze, ko papildina gripas sindroms.
Šāda pneimonija atšķiras no pneimonijas:
Tuberkulozes intoksikācijas specifiskās pazīmes;
Pakāpeniska slimības rašanās;
Katarra neesamība augšējos elpceļos;
Salīdzinoši apmierinošs pacientu stāvoklis pat augstās temperatūrās.
Nespecifisku pneimoniju, ko papildina drudzis, raksturo nopietns pacientu stāvoklis. Tajā pašā laikā specifiskajam procesam (tuberkulozei) slimības sākumā nav fiziskas izpausmes: tās notiek tikai tad, ja process progresē.
Pacientu asins analīzes liecina par nelielu novirzi leikocītu formā un nelielu ESR pieaugumu. Ja lobāra pneimonijas leikocitoze ir augsta un tai ir pāreja uz kreiso pusi, ESR ir ievērojami palielinājies.
Rentgena izmeklēšana parāda tuberkulozu infiltrāciju lokalizāciju galvenokārt augšējās sekcijās - pirmajā, otrajā un sestajā segmentā. Iekaisuma nespecifiskie procesi ir koncentrēti vidējos un apakšējos laukos.
Attēlos ir “ceļš”, kas ved no infiltrāta līdz plaušu saknei. Parasti galvenā fokusa perifērijā ir redzamas izolētas fokusa ēnas. Tos var novērot arī citās tās pašas vai citas plaušu daivas daļās.
Dažreiz "tuberkulozes" diagnoze ļauj veikt tikai dinamisku pacienta novērošanu un ārstēšanas ar antibakteriālām zālēm neefektivitāti, kā arī mikobaktēriju klātbūtni krēpās.
Ilgais periods, kurā notiek apgrieztā attīstība, kalpo, lai atšķirtu infiltratīvo-pneimonisko tuberkulozi no eozinofilās pneimonijas: tās koncentrācija ātri uzsūcas, dažu dienu laikā, un eozinofilija asinīs sasniedz 30-45 procentus.
Tuberkulārās infiltrācijas diferenciācija tiek veikta ar ļaundabīgiem audzējiem, ar ehinokoku un aktinomikozi, limfogranulomatozi, dermoidām cistām, plaušu sifilisu un citām slimībām. Precīzi atpazīstot procesa raksturu plaušās, var veikt tikai rūpīgu pārbaudi.
Infiltratīvas plaušu tuberkulozes ārstēšana
Infiltratīvās tuberkulozes terapija tiek veikta slimnīcā. Antibakteriālas zāles lieto kombinācijā ar patogenētisko terapiju. Ārstēšana turpinās, līdz infiltratīvās izmaiņas ir pilnībā izzudušas - apmēram deviņus līdz divpadsmit mēnešus. Nākotnē tiek veikti ķīmijterapijas kursi, lai novērstu recidīvu - jau ambulatoro.
Kompleksā tiek izmantotas dažādas ārstēšanas metodes. Ja efekts ilgstoši nepaliek, dažos gadījumos tiek veikta sabrukuma terapija (mākslīgā pneimotoraks) vai tiek veikta ķirurģiska operācija.
Infiltratīvās plaušu tuberkulozes profilakse

Tā kā tā ir sociāla slimība, tuberkulozi bieži izraisa zināmi pacienta dzīves apstākļi. Krievijā viens no pasliktināšanās cēloņiem epidemioloģiskā situācija attiecībā uz tuberkulozi tiek uzskatīts iedzīvotāju dzīves līmeņa kritums, cilvēku skaita palielināšanās bez konkrētas dzīvesvietas un migrācijas attīstība. Saskaņā ar statistiku biežāk vīrieši ir slimi - trīs punkti divas reizes vairāk sieviešu. Un vīriešu vidū biežums palielinās divarpus reizes ātrāk nekā sieviešu vidū. Lielākā daļa pacientu ir divdesmit līdz divdesmit deviņi gadi, kam seko trīsdesmit līdz trīsdesmit deviņus gadus veca grupa saslimšanas ziņā.
Cilvēki, kas atrodas cietumā, ir slimi četrdesmit divas reizes biežāk nekā pārējie iedzīvotāji.
Lai novērstu šādus pasākumus, ir nepieciešami:
Pret epidēmijas pasākumi, kas atbilst ārkārtīgi nelabvēlīgajam tuberkulozes attēlam valstī;
Lietu atklāšana agrīnā stadijā un narkotiku piegādes finansēšana;
Regulāras pārbaudes, ko veic, piedaloties lopkopības uzņēmumos, kur liellopiem novēro tuberkulozi;
Izolētu mājokļu izolēšana cilvēkiem ar aktīvu tuberkulozi, kas dzīvo kopmītnēs un kopmītnēs;
jaundzimušo vakcinācija pirmajās trīsdesmit dzīves dienās.
Kuram ārstam vajadzētu sazināties?
Ja ir aizdomas par infiltrējošu plaušu tuberkulozi, jāsazinās ar TB ārstu vai pulmonologu.
Raksta autors: Makarova Evgenia Vladimirovna, pulmonologs
Testi tiešsaistē
- Narkotiku atkarības tests (jautājumi: 12)
Vai tas ir recepšu medikamenti, nelegālas narkotikas vai narkotikas atklātā tirgū, ja jūs esat atkarīgs, jūsu dzīve sāk pārvietoties lejup un jūs velciet tos, kas tevi mīl ar jums ...
Infiltratīva plaušu tuberkuloze
Kas ir infiltratīvā plaušu tuberkuloze -
Infiltratīvā tuberkulozeuzskata par fokusa plaušu tuberkulozes progresēšanas fāzi, kurā infiltrācija, perifokālais iekaisums ir vadošs. Ar šo tuberkulozes formu plaušu proliferatīvā, audu reakcija ir ļoti daudzveidīga.
Dažādu infiltrātu rašanās mehānisms un cēloņi ir sarežģīti. Parasti infiltratīvais-pneimoniskais process attīstās pret ķermeņa hiperergisku reakciju, plaušu audu paaugstinātu jutību, neiro-veģetatīvo un endokrīno sistēmu lielo labilitāti.
Kādi infiltratīvās plaušu tuberkulozes izraisītāji / cēloņi:
Tuberkulozes izraisītājiir Mycobacterium ģints mikobaktēriju skābes izturīgas baktērijas. Kopumā ir zināmas 74 šādu mikobaktēriju sugas. Tie ir plaši izplatīti augsnē, ūdenī, cilvēku un dzīvnieku vidū. Tomēr cilvēka tuberkuloze izraisa nosacīti izolētu M. tuberculosis kompleksu, tostarp Mycobacterium tuberculosis (cilvēka sugas), Mycobacterium bovis (liellopu sugas), Mycobacterium africanum, Mycobacterium bovis BCG (BCG celms), Mycobacterium microti, Mycobacterium canetti. Nesen tā ietver Mycobacterium pinnipedii, Mycobacterium caprae, kas ir filogēniski nozīmīga Mycobacterium microti un Mycobacterium bovis. Galvenās Mycobacterium tuberculosis (MBT) raksturīgās sugas ir patogenitāte, kas izpaužas kā virulence. Virulence var būtiski atšķirties atkarībā no vides faktoriem un izpausties dažādos veidos atkarībā no mikroorganisma stāvokļa, kas pakļauts baktēriju agresijai.
Tuberkuloze cilvēkiem visbiežāk rodas, inficējot ar patogēnu cilvēku un liellopu sugām. M. bovis izolācija ir vērojama galvenokārt lauku apvidos, kur pārsūtīšanas ceļš ir galvenokārt barības maisījums. Ir atzīmēta arī putnu tuberkuloze, kas galvenokārt notiek imūndeficīta nesējiem.
MBT pieder prokariotēm (to citoplazmā nav ļoti organizētu Golgi aparāta organisku lizosomu). Nav arī plazmas, kas raksturīgas daļai prokariotu, kas nodrošina genomu dinamiku mikroorganismiem.
Forma - nedaudz izliektas vai taisnas līmītes 1-10 mikroni × 0,2-0,6 mikroni. Galviņi ir nedaudz noapaļoti. Parasti tās ir garas un plānas, bet liellopu sugas izraisītāji ir biezāki un īsāki.
MBT ir fiksēti, nerada mikrosporas un kapsulas.
Baktēriju šūnā atšķir:
- mikrokapsula - 3-4 slāņu siena ar biezumu 200-250 nm, cieši saistīta ar šūnu sieniņu, sastāv no polisaharīdiem, aizsargā mikobaktēriju no ārējās vides, tai nav antigēnu īpašību, bet ir seroloģiska aktivitāte;
- šūnu sienas - ierobežo mikobaktēriju no ārpuses, nodrošina šūnu lieluma un formas stabilitāti, mehānisko, osmotisko un ķīmisko aizsardzību, ietver virulences faktorus - lipīdus, kuru fosfatīda daļa saistās ar mikobaktēriju virulenci;
- viendabīga baktēriju citoplazma;
- citoplazmas membrāna - ietver lipoproteīnu kompleksus, fermentu sistēmas, veido intracitoplazmas membrānas sistēmu (mezosomu);
- kodolmateriāls - ietver hromosomas un plazmīdus.
Olbaltumvielas (tuberkuloproteīni) ir galvenās MBT antigēnisko īpašību nesēji un piemīt specifiskums aizkavētas hipersensitivitātes reakcijās. Šie proteīni ietver tuberkulīnu. Antivielu noteikšana pacientu tuberkulozes serumā ir saistīta ar polisaharīdiem. Lipīdu frakcijas veicina mikobaktēriju rezistenci pret skābēm un sārmiem.
Mycobacterium tuberculosis - aerobi, Mycobacterium bovis un Mycobacterium africanum - aerofili.
Ar orgāniem, kurus skārusi tuberkuloze (plaušas, limfmezgli, āda, kauli, nieres, zarnas uc), attīstās specifisks „auksts” tuberkulozs iekaisums, kas galvenokārt ir granulomatozs un izraisa vairāku tuberkulozes veidošanos ar tendenci samazināties.
Patogeneze (kas notiek?) Infiltratīvās plaušu tuberkulozes laikā:
Primārā infekcija ar Mycobacterium tuberculosis un latentā tuberkulozes infekcijas gaita.
Biroja primārā cilvēka infekcija parasti notiek pa gaisu. Citi ievešanas ceļi - barības, kontakta un transplacentāls - ir daudz retāk sastopami.
Elpošanas sistēma ir aizsargāta pret mikobaktēriju iekļūšanu gļotādas klīrensā (gļotādu sekrēcija, ko izraisa elpceļu šļirces šūnas, kas piestiprina uzņemtos mikobaktērijas, un turpmāka mikobaktēriju izvadīšana ar viļņveida epitēlija viļņveida svārstībām). Mocociliarā klīrensa pārkāpums akūtu un hronisku augšējo elpceļu iekaisumu, trahejas un lielo bronhu, kā arī toksisku vielu ietekmē ļauj mikobaktēriju iekļūt bronholos un alveolos, pēc tam ievērojami palielinās infekcijas un tuberkulozes varbūtība.
Iespēja inficēties ar barības ceļu ir saistīts ar zarnu sienas stāvokli un tā absorbcijas funkciju.
Tuberkulozes izraisītāji neietver eksotoksīnu, kas varētu stimulēt fagocitozi. Mikobaktēriju fagocitozes iespējas šajā posmā ir ierobežotas, tāpēc neliels patogēna daudzums audos neparādās uzreiz. Mikobaktērijas atrodas ārpus šūnām un pavairojas lēni, un audi kādu laiku saglabā normālu struktūru. Šo nosacījumu sauc par "latentu mikrobismu". Neatkarīgi no sākotnējās lokalizācijas, viņi iekļūst reģionālos limfmezglos ar limfas plūsmu, pēc tam tie izplatās limfogēni visā organismā - notiek primārā (obligātā) mikobaktērija. Mikobaktērijas iekļūst orgānos ar visizplatītāko mikrocirkulācijas gultni (plaušas, limfmezgli, nieru asinsrades slānis, epifīzes un cauruļveida kaulu metafīze, olvadu, ambulatorā-fimbrionālā nodaļa, acs uveal trakts). Tā kā patogēns turpina vairoties un imunitāte vēl nav veidojusies, patogēna populācija ievērojami palielinās.
Tomēr fagocitoze sākas daudzu mikobaktēriju vietā. Sākumā patogēni sāk fagocītēt un iznīcināt polinukleozus leikocītus, bet nesekmīgi - tie visi mirst, saskaroties ar biroju vāja baktericīda potenciāla dēļ.
Tad makrofāgi ir saistīti ar MBT fagocitozi. Tomēr MBT sintezē ATP pozitīvus protonus, sulfātus un virulences faktorus (vadu faktorus), kā rezultātā tiek traucēta makrofāgu lizosomu darbība. Fagolizosomu veidošanās kļūst neiespējama, tāpēc lizosomu makrofāgu fermenti nevar ietekmēt absorbētos mikobaktērijas. MBT atrodas intracelulāri, turpina augt, vairoties un vairāk kaitēt saimniekšūnai. Makrofāgs pakāpeniski nomirst un mikobaktērijas atkal nonāk ekstracelulārajā telpā. Šo procesu sauc par "nepilnīgu fagocitozi".
Iegūta šūnu imunitāte
Iegūtās šūnu imunitātes pamatā ir efektīva makrofāgu un limfocītu mijiedarbība. Īpaši svarīga ir makrofāgu saskare ar T-palīgiem (CD4 +) un T-nomācējiem (CD8 +). Makrofāgi, kas absorbējuši MBT, izsaka mikobaktēriju antigēnus (peptīdu formā) uz virsmas un izdalās interleikīnu-1 (IL-1) ekstracelulārajā telpā, kas aktivizē T-limfocītus (CD4 +). Savukārt T-helpera šūnas (CD4 +) mijiedarbojas ar makrofāgiem un uztver informāciju par patogēna ģenētisko struktūru. Sensitizēti T-limfocīti (CD4 + un CD8 +) izdalās no ķīmijkoksīna, gamma-interferona un interleikīna-2 (IL-2), kas aktivizē makrofāgu migrāciju uz MBT atrašanās vietu, palielina makrofāgu enzīmu aktivitāti un vispārējo baktericīdo aktivitāti. Aktivētie makrofāgi intensīvi ražo reaktīvās skābekļa sugas un ūdeņraža peroksīdu. Tas ir tā dēvētais skābekļa sprādziens; tā iedarbojas uz fagocitētu tuberkulozes patogēnu. Vienlaicīgi iedarbojoties uz L-arginīnu un audzēja nekrozes faktoru alfa, tiek veidots slāpekļa oksīds NO, kam ir arī mikrobu iedarbība. Visu šo procesu rezultātā MBT destruktīvā iedarbība uz fagolizosomām vājinās, un lizosomu enzīmi iznīcina baktērijas. Ar atbilstošu imūnreakciju katrs nākamais makrofāgu veidošanās kļūst arvien vairāk imūnkompetents. Makrofāgu izdalītie mediatori arī aktivizē B-limfocītus, kas atbild par imūnglobulīnu sintēzi, bet to uzkrāšanās asinīs neietekmē organisma rezistenci pret MBT. Bet B-limfocītu ražošana oponējošām antivielām, kas aptver mikobaktērijas un veicina to līmēšanu, ir noderīga turpmākai fagocitozei.
Makrofāgu enzimātiskās aktivitātes palielināšanās un dažādu mediatoru atbrīvošana no tiem var novest pie aizkavētas hipersensitivitātes šūnu (PCHRT) parādīšanās MBT antigēniem. Makrofāgi tiek pārvērsti milzu epithelioid Langhans šūnās, kas ir iesaistītas iekaisuma zonas ierobežošanā. Izveidojas eksudatīva produktīva un produktīva tuberkuloze granuloma, kuras veidošanās liecina par labu imūnreakciju pret infekciju un organisma spēju lokalizēt mikobaktēriju agresiju. Granulomas reakcijas augstumā granulomā ir T-limfocīti (dominē), B-limfocīti, makrofāgi (veic fagocitozi, veic affektoru un efektora funkcijas); makrofāgi pakāpeniski tiek pārvērsti epitelioīdās šūnās (tiek veikta pinocitoze un sintezēti hidrolītiskie enzīmi). Granulomas centrā var parādīties neliela kazeīna nekroze, kas veidojas no makrofāgu ķermeņiem, kas nogalināti saskarē ar Biroju.
PCVT reakcija parādās 2-3 nedēļas pēc inficēšanās, un pēc 8 nedēļām izveidojas diezgan izteikta šūnu imunitāte. Pēc tam mikobaktēriju vairošanās palēninās, to kopējais skaits samazinās, specifiskā iekaisuma reakcija pazūd. Bet nav pilnīga patogēna likvidēšanas no iekaisuma fokusa. Atlikušie MBT lokalizējas intracelulāri (L-formas) un novērš fagolizosomu veidošanos, tāpēc nav pieejami lizosomu enzīmi. Šādu imunitāti pret tuberkulozi sauc par nesterilu. MBT, kas paliek organismā, uztur sensibilizētu T-limfocītu populāciju un nodrošina adekvātu imunoloģiskās aktivitātes līmeni. Tādējādi cilvēks var glabāt biroju savā ķermenī ilgu laiku vai pat mūžu. Ar imunitātes pavājināšanos pastāv risks, ka tiks aktivizēts atlikušais Biroja iedzīvotāju skaits un tuberkulozes slimība.
Iegūtā imunitāte pret MBT samazinās ar AIDS, cukura diabētu, peptisko čūlu, alkohola lietošanu un ilgstošu narkotiku lietošanu, kā arī ar badošanos, stresa situācijām, grūtniecību, ārstēšanu ar hormoniem vai imūnsupresantiem.
Kopumā risks inficēties ar tuberkulozi jaunajā inficētajā personā ir aptuveni 8% pirmajos 2 gados pēc infekcijas, pakāpeniski samazinoties turpmākajos gados.
Klīniski nozīmīgas tuberkulozes rašanās
Nepietiekamas makrofāgu aktivācijas gadījumā fagocitoze ir neefektīva, biroja reizināšana ar makrofāgiem netiek kontrolēta, un tādēļ tā notiek eksponenciāli. Fagocītiskās šūnas nesaskaras ar darba apjomu un masveidā. Vienlaikus ekstracelulārajā telpā nonāk liels skaits mediatoru un proteolītisko fermentu, kas bojā blakus esošos audus. Ir audu "sašķidrināšana", veidojas īpašs barotnes līdzeklis, kas veicina ekstracelulāro MBT augšanu un vairošanos.
Liela MBT populācija traucē imūnās aizsardzības līdzsvaru: pieaug T-supresoru skaits (CD8 +), samazinās T-palīgu imunoloģiskā aktivitāte (CD4 +). Sākumā tas dramatiski palielinās, un pēc tam vājinās PCVT uz MBT antigēniem. Iekaisuma reakcija kļūst izplatīta. Pieaug asinsvadu sienas caurlaidība, audos nonāk plazmas olbaltumvielas, leikocīti un monocīti. Tiek veidotas tuberkulozes granulomas, kurās dominē kazeīna nekroze. Pieaug ārējā slāņa infiltrācija, izmantojot polinukleāro leikocītu, makrofāgu un limfoidās šūnas. Atsevišķi granulomas saplūst, kopējais tuberkulozes bojājumu apjoms palielinās. Primārā infekcija tiek pārveidota par klīniski izteiktu tuberkulozi.
Infiltratīvās plaušu tuberkulozes simptomi:
Atšķiras šādi infiltrātu klīniskie un radioloģiskie veidi:
1) bronhopulmonāra infiltrācija;
2) noapaļota;
3) duļķaina infiltrācija;
4) kazeīna pneimonija.
5) kauss;
6) perississuret.
Bronhobulāra infiltrācija - tas ir fokuss, kas atrodas plaušu augšējās daivas I vai II segmentu kortikālajos reģionos, neregulāri noapaļoti, ar nenoteiktu kontūru, diametrs 1-3 cm, tomogrāfijas laikā tas sastāv no 2-3 vai vairākiem apvienotiem svaigiem fokiem. Asimptomātiska, bez funkcionālām izmaiņām un bacillus sekrēcijas.
Noapaļota infiltrācija- tie ir apaļas vai ovālas formas tumšāku fokusu, kas nav asas kontūras, ar diametru 1,5-2 cm, kas biežāk atrodas plaušu segmentos I-II vai VI. No tiem līdz plaušu saknei ir iekaisuma "ceļš", pret kuru nosaka bronhu projekciju.
Rentgena tomogrāfijas pētījumā ir iespējams identificēt biezākus vai kalcifizētus fokusus, mazu sabrukuma dobumu klātbūtni, pleiras izmaiņas, cicatricial veidojumus. Attīstoties apaļām infiltrācijām, palielinās perifokālā iekaisuma zona, kas liecina par kazeīna centra sabrukuma pazīmēm, veidojot dobumu. Cavernā ir sekvestri un neliels daudzums šķidruma - pneimogēna dobuma.
Brūnu sēklu rezultātā veselos plaušu apgabalos parādās dažādu izmēru fokusējumi.
Mākoņains iefiltrēties radiogrāfiski attēlo nevienmērīgu tumšumu, kura ēnas kontūras ir neskaidras, tā izplatās uz vienu vai vairākiem plaušu augšējās daivas segmentiem. Tuberkulozes infiltrācija atgādina nespecifiskas pneimonijas attēlu, bet atšķiras no tā, ka saglabājas radioloģiskās izmaiņas, tendence sadalīties un dobumu veidošanās.
Lobīts - iekaisuma tuberkulozes process, kas izplatās visā plaušu daivā. Lobit izceļas ar strukturālām formām (daudziem kazeīniem) un smagu klīnisko attēlu. Procesa progresēšanas laikā tiek ietekmēta visa plaušu daiviņa, kuru norobežo skaidrs interlobārs. Novērojumi dinamikā ir parādījuši, ka lobitu bieži vien veic neliela infiltratīva fokusa attīstība.
Perississure vai neliela infiltrācija, ir mākonis līdzīgs infiltrāts, kas atrodas pie interlobāra. Trijstūra augšdaļa vērsta pret plaušu sakni, pamatu - uz āru. Augšējās robežas ir neskaidras un bez asām kontūrām nonāk nedaudz mainītā plaušu audos. Apakšējā robeža atbilst interlobārajai pleirai un tāpēc ir skaidra.
Gadījuma pneimonija. Dažiem pacientiem ar nepietiekamu imunobioloģisko rezistenci infiltrācija izpaužas kā gadījuma pneimonija. Gadījuma pneimoniju raksturo plaušu audu attīstība iekaisuma reakcijā ar nekrozes pārsvaru, ar kazeīniem-pneimoniskiem fokusiem aizņem plaisu un pat visu plaušu.
Kazeīna pneimonijas attīstību veicina vairāki nelabvēlīgi faktori: nepietiekams uzturs, grūtniecība, diabēts, masveida infekcija ar ļoti virulentu Mycobacterium tuberculosis.
Pēc plaušu asiņošanas var rasties gadījuma pneimonija, ko izraisa asins aspirācija ar tuberkulozes mikobaktērijām.
Kazeīna pneimonijas klīnisko priekšstatu nosaka morfoloģisko izmaiņu izplatība un intensitāte.
Infiltratīvās tuberkulozes klīnika. Klīnisko simptomu smagums parasti atbilst plaušu specifisko bojājumu skalai. Vairumā gadījumu infiltratīvā tuberkuloze sākas ar augstu temperatūru, un tā var notikt kā lobārs pneimonija vai gripa. Klīnika akūta slimība parādās uz pilnīgas veselības fona. Tikai ar rūpīgu pacientu aptauju var identificēt tuberkulozes intoksikācijas simptomus, kas parādījās pirms akūtas slimības sākuma.
Bieži infiltratīvās pneimoniskās tuberkulozes pirmais simptoms ir hemoptīze vai asiņošana. Slimības akūtā perioda ilgums svārstās no dažām dienām līdz vairākām nedēļām.
No sūdzībām biežāk sastopamās sāpes krūtīs skartajā pusē (plecu lāpstiņu sānos vai laukumā), sauss klepus vai ar mazu krēpu. Ir izteiktas tuberkulozes intoksikācijas izpausmes: slikta ēstgriba, svīšana, miega traucējumi, aizkaitināmība, tahikardija un vispārējs vājums.
Ja ir smadzeņu pneimonija slimības sākums ir akūts: ar augstu temperatūru līdz 40-41 ° С, drudžains, ar lielām atšķirībām starp rīta un vakara temperatūru. Tuberkulozes intoksikācijas simptomi strauji pieaug, ir smaga adināmija, dziļa svīšana, sāpes krūtīs, klepus ar strutainu krēpu, elpas trūkums, pacienti ātri zaudē svaru.
Infiltratīvās plaušu tuberkulozes diagnostika:
Fiziskās pārbaudes laikā infiltratīvās tuberkulozes sākotnējās pazīmes ir: krūšu atpalicība no skartās puses elpošanas laikā, krūšu muskuļu sasprindzinājums un sāpīgums, pastiprināta drebēšana.
Perkusijas un auskultācijas dati izteiktāka ar masveida lobītu tipa pneimoniju un ar infiltrātu, kas sākas infiltrācijā ar dobuma veidošanos. Šajā laikā ir iespējams noteikt trieciena skaņas, bronhofonijas, bronhu elpošanas, mitrās, skanīgās, noturīgās dažādu kalibru rāmju blīvumu skartajā zonā.
Infiltrātu diferenciāldiagnoze. Akūtā slimības sākšanās un strauja pneimoniskā procesa attīstība cilvēkiem bez tuberkulozes vēstures ir iemesls nespecifiskas pneimonijas diagnozei.
Īpaši grūti ir infiltratīvas pneimoniskās tuberkulozes diagnostika ar gripai līdzīgu sindromu. Svarīgas diferenciālās diagnostikas atšķirības no pneimonijas ir:
1) tuberkulozes intoksikācijas pazīmes;
2) slimības pakāpeniska rašanās;
3) augšējo elpceļu katarālās iekaisuma neesamība;
4) relatīvi apmierinošs pacientu stāvoklis, neraugoties uz augsto temperatūru.
Nespecifiskā pneimonijā ar augstu temperatūru pacientu stāvoklis ir smags, savukārt specifiskais (tuberkulozes) process notiek ar fizisku datu trūkumu slimības sākumā un to parādīšanos tikai tad, kad process notiek. Pacientu ar tuberkulozi asins analīzēs vērojamas nelielas leikocītu formulas izmaiņas un neliels ESR paātrinājums, atšķirībā no lobāra pneimonijas, kad tiek novērota augsta leikocitoze ar pāreju uz kreiso un strauji paātrināto ESR.
Rentgenstaru rādījumi liecina, ka tuberkulārais infiltrāts lielākoties ir lokalizēts augšējās sekcijās (I, II un VI segmentos) un nespecifiskos iekaisuma procesos - vidējos un apakšējos laukos.
No tuberkulārās infiltrācijas “ceļš” iziet no plaušu saknes; parasti, bojājuma galvenā fokusa perifērijā, ir pamanāmas atsevišķas fokusa ēnas, tās var būt citās vietās, kurās ir vienāds vai pretējs plauša bronhogēnās sējas rezultātā.
Dažos gadījumos tikai dinamiska pacienta stāvokļa novērošana, ārstēšanas ar nespecifiskiem antibakteriāliem līdzekļiem efekta trūkums, mikobaktēriju tuberkulozes rašanās krēpās ļauj noteikt tuberkulozes diagnozi.
Procesa ilgstošā maiņa ļauj atšķirt infiltratīvo-pneimonisko plaušu tuberkulozi no eozinofilās pneimonijas, kuras galvenā iezīme ir strauja, dažu dienu laikā, fokusa rezorbcija. Turklāt ar eozinofīlo pneimoniju eozinofilija asinīs sasniedz 30-45%. Eozinofīlā pneimonija izzūd bez pēdām: pēc 7-10 dienām notiek pilnīga plaušu audu atjaunošanās.
Papildus ļaundabīgiem audzējiem tuberkulozes infiltrācija dažkārt ir jānošķir no plaušu, aktinomikozes, limfogranulomatozes, dermoido cistu, plaušu sifilisa uc utt.
Infiltratīvā tuberkuloze ir izplatīta bronhopneumoniska slimība, kas var nopietni kaitēt veselībai, izjaucot plaušu dabiskās funkcijas.
Infiltratīvās tuberkulozes cēloņi var būt atšķirīgi, bet jebkurā gadījumā slimība prasa efektīvu ārstēšanu.
Ņemot to vērā, jums jāzina šīs slimības pazīmes un galvenās ārstēšanas metodes.
Slimība, kas pazīstama kā iespējama dažādos veidos. Infiltratīvā tuberkuloze ir viena no tām.
Šī slimība tiek uzskatīta par vienu no plaušu iekaisuma progresēšanas fāzēm, kurās plaušās parādās audzējs, ko sauc par infiltrāciju. Šis veidojums ir iekaisuma procesa rezultāts, kurā audi mirst.
Plaušu bojājuma pakāpe infiltratīvajā tuberkulozē var būt atšķirīga. Dažos gadījumos bojājums attiecas uz visu plaušu. Ar infiltrējošu tuberkulozi rodas ne tikai jaunu iekaisuma fokusu veidošanās, bet arī veco. Bieži vien šī slimības forma ir saistīta ar pleirītu, kas savukārt izraisa atbilstošus simptomus.
Infiltratīvas plaušu tuberkulozes simptomi:
- Pastāvīgs bez redzama iemesla
- Sāpes krūtīs
- Asins recekļu parādīšanās atkrēpošanas krēpās
- Palielināts nogurums
- Apetītes traucējumi
- Elpas trūkums
- Pagaidu
- Intoksikācijas simptomi
- Drebošs balss
- Sēkšana ieelpojot
Infiltratīvā tuberkuloze ir infekcijas slimība. Ņemot to vērā, slimība var tikt pārnesta caur gaisa pilieniem.
Infekcija parasti notiek, saskaroties ar slimības aktīvajiem patogēniem, kas lielos daudzumos atrodas slimā cilvēka krēpās.
Infiltratīvā tuberkulozes slimība var izraisīt būtiskas patoloģiskas izmaiņas organismā. Turklāt ir zināmi nāves gadījumi, kas radušies infiltratīvās tuberkulozes komplikāciju attīstības dēļ.
Kopumā infiltratīvā tuberkuloze ir nopietna slimība, kurai nepieciešama ārstēšana.
Pašlaik ir vairāki veidi, kā veikt infiltratīvas plaušu tuberkulozes ārstēšanu.
Infiltratīvas plaušu tuberkulozes diagnostika
Infiltratīvās tuberkulozes diagnostiku veic ārsts.
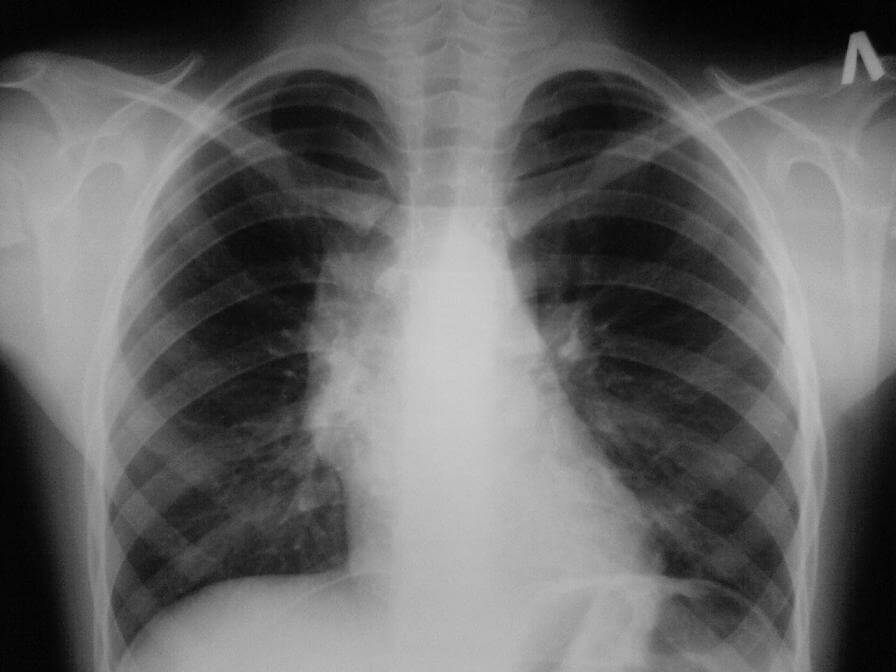
Lai diagnosticētu slimību, tiek veikta roentgenoskopija.
tuberkulozes speciālists, kā arī pulmonologs.
Ja parādās pirmie slimības simptomi, jāmeklē medicīniskā palīdzība. Tas ir saistīts ar to, ka mikroorganismi, kas ir infiltratīvās tuberkulozes izraisītāji, ļoti ātri vairojas. To izraisītie iekaisuma procesi var ļoti ātri izplatīties arī plaušās.
Diagnostikas metodes:
- Auskultācija
- Sitamie
- Bakterioloģiskā izmeklēšana
- Tomogrāfija
- Fluorogrāfija
- Tuberkulīna tests
Jāatzīmē, ka dažas diagnostikas metodes var būt neefektīvas vairāku iemeslu dēļ.
Jo īpaši tas attiecas uz krēpu bakterioloģisko izmeklēšanu. Šī diagnostikas metode ne vienmēr sniedz ticamus rezultātus bērniem, un tā nav atkarīga no tuberkulozes stadijas.
Fluorogrāfijas un fluoroskopijas procedūras ir visefektīvākās slimības turpmākajos posmos. Pārbaudot pacientu, tas skaidri parāda bojātās teritorijas un kaitējuma pakāpi.
Atšķirībā no šīs metodes, tuberkulīna tests dod ticamu rezultātu pat agrīnā posmā slimību, un tāpēc ļoti bieži izmanto infiltratīvās tuberkulozes diagnosticēšanai.
Dažos gadījumos tiek veikta bronhoskopija, kā arī vielas, kas iegūta no plaušu infiltrāta. Tas ir nepieciešams, lai izslēgtu plaušu vēža iespējamību, kad daži simptomi, kā arī diagnostiskie rezultāti var sakrist ar infiltrējošu tuberkulozi.
Kvalitāte diagnostikas metodi var izmantot vispārēju. Infiltratīvās tuberkulozes analīzes rezultāti liecina par nozīmīgu hemoglobīna koncentrācijas samazināšanos, kā arī leikocitozes klātbūtni.
Infiltratīvas plaušu tuberkulozes ārstēšana
Infiltratīvā plaušu tuberkulozē ārstēšana notiek apstākļos
slimnīcā Terapijai, ko izmanto, lai likvidētu mikroorganismus, kas stimulē plaušu iekaisumu.
Diagnosticējot pacientu, var ņemt krēpu paraugus, kas satur šos mikroorganismus. Nākotnē tās tiek audzētas laboratorijā, un tās tiek pārbaudītas, lai noteiktu jutību pret noteiktām zālēm, kas savukārt ļauj izvēlēties visefektīvākos līdzekļus patogēna novēršanai.
Infiltratīvās plaušu tuberkulozes vispārējā ārstēšana tiek veikta 10-12 mēnešu laikā. Vidēji tikai šāds laiks ir nepieciešams, lai panāktu pilnīgu iekaisuma mezglu resorbciju plaušās un slimības simptomu izzušanu. Papildus obligātajai pret tuberkulozes terapijai pacientiem tiek parakstīti imūnmodulatori.
Pēc ārstēšanas ir paredzēts papildus ārstēšanas kurss, lai novērstu recidīvu. Tas netiek veikts slimnīcā, tomēr speciālistu uzraudzībā. Šādi kursi parasti ietver ķīmijterapijas procedūras.
Jāatzīmē, ka infiltratīvā tuberkuloze var rasties dažādos veidos. Tas liek domāt, ka ārstēšana ir sarežģīta un bieži vien ietver ne tikai zāļu ārstēšanu.
Ar slimības gaitas involīvo variantu, pēc ārstēšanas sākšanas, ja tas notika savlaicīgi, novēro ievērojamu samazināšanos. Trīs mēnešu laikā slimības patogēni atstāj ķermeni kopā ar izdalīto krēpu. Sabrukšanas dobuma sadzīšana, kā arī pilnīga iekaisuma rezorbcija notiek 3-4 mēnešu laikā.
Par tuberkulozi vairāk - video:
Ar progresējošu formu iekaisums turpina izplatīties, ietekmējot eksudatīvo plaušu audu. Gadījumos, kad ārstēšanai nav vēlamā efekta, var noteikt sabrukšanas terapiju, kurā slimības plaušu tilpums samazinās noteiktā laika periodā vai pastāvīgi. Nav arī izņēmumu un ķirurģiskas iejaukšanās, ko izmanto plaša plaušu bojājuma gadījumā un slimības draudus otrajai plaušai.
Preventīvie pasākumi
Infiltratīvās tuberkulozes profilakse ir pasākumu kopums, kas novērš patoloģijas rašanos un attīstību.
Turklāt ir daudzi citi faktori, kas zināmā mērā ietekmē ne tikai infiltratīvās tuberkulozes, bet arī citu slimību izplatīšanos. Tie ietver Pasaules Veselības organizācijas noteikto normu un noteikumu pārkāpumus, kā arī sociālekonomisku problēmu.
Infiltratīvās tuberkulozes profilakse ietver:
- Preventīvo pasākumu īstenošana neatkarīgi no epidemioloģiskās situācijas
- Holding
- Regulāra plaušu pārbaude, izmantojot fluorogrāfiju
- Profilaktiska ķīmijterapija (ieceļ TB speciālists)
- Imūnmodulējošu zāļu lietošana
- Vitamīnu kompleksu uzņemšana (B grupa)
- Personiskās higiēnas pamatnoteikumu ievērošana
Kompetentā profilakse ir daudz efektīvāka nekā infiltratīvas plaušu tuberkulozes ārstēšana.
Regulāri vakcinējot, kā arī ar citiem profilakses pasākumiem, ir ievērojami samazināta tuberkulozes iespējamība. Īpaši svarīgi ir veikt profilaksi bērnu vidū, kuru ķermenis ir jutīgāks pret kaitīgiem mikroorganismiem. Vakcīna pret tuberkulozi tiek ievadīta intrakutāli, radot tuberkulozu iekaisumu nelielā ādas daļā, neradot nekādu kaitējumu veselībai.
Infiltratīvā plaušu tuberkuloze ir nopietns elpošanas sistēmas bojājums, kas var izraisīt dažādas komplikācijas, ieskaitot nāvi.
Infiltratīvās tuberkulozes ārstēšana ir garš un grūts process, tāpēc vislabāk ir novērst slimības rašanos, novērojot vispārīgi noteikumi profilakse.
Es pamanīju kļūdu? Atlasiet to un noklikšķiniet uz Ctrl + Enterinformēt mūs.
Infiltratīvā tuberkuloze ir sekundārs tuberkulozes veids, un tas notiek galvenokārt pieaugušajiem. Infiltrācija attīstās iekaisuma rezultātā, kas atrodas ap svaigiem fokiem. Bieži vien svaigu fokusu attīstības stadija plaušās paliek nemanāms, un slimība tiek diagnosticēta jau izveidotā infiltrāta stadijā.
Parasti infiltratīvā tuberkuloze ietekmē vairākas plaušu lūzumus, apakšstilbu, segmentu vai visu plaušu daiviņu. Slimības klīniskais attēls nav specifisks, un ir ļoti grūti noteikt slimības simptomus.
Kā parādīts gadījuma vēsturē, infiltratīvā tuberkuloze var sākties akūti vai subakutāli un bieži atgādina gripas vai pneimonijas klīniku. Ķermeņa temperatūra ātri pieaug līdz augstam skaitlim - 38-39C. Pacients jūtas vājš, dažreiz ir sāpes sausā un pēc tam mitrs klepus ar krēpu, dažreiz ar nelielu asins daudzumu.
Ja infiltratīva tuberkuloze sākas akūti, to bieži diagnosticē kā gripu vai pneimoniju. Jāatceras, ka pēc vienas vai divām nedēļām, pat bez ārstēšanas vai ar nepareizu ārstēšanu, pacienta vispārējais stāvoklis var nedaudz uzlaboties, ko papildina temperatūras pazemināšanās. Tas ir saistīts ar faktu, ka infiltrāta sabrukums ir kazeju masu klepus. Tā rezultātā samazinās toksisko produktu un intoksikācijas absorbcija. Pacients un ārsts nomierinās, kamēr infiltratīvā tuberkuloze progresē. Pēc kāda laika visi slimības simptomi atkārtojas.
Ja infiltratīvā tuberkuloze attīstās pakāpeniski, ko novēro aptuveni 40% gadījumu, pacienti sūdzas par nogurumu, vispārēju vājumu, svīšanu, pārejošu subfebrilu un nelielu klepu. Bieži šie pacienti vispār nepievērš uzmanību šiem simptomiem, kas saistīti ar pārmērīgu darbu un smēķēšanu.
Dažu pacientu slimības attīstības vēsturē ir pierādījumi par kontaktu ar pacientu ar tuberkulozi, vai ir konstatētas centrālās izmaiņas plaušās vai tās ir pārnestas pagātnē.
Skatoties no personas, kas cieš no infiltratīvas, bieži neatklāj nekādas īpašas novirzes. Tikai dažos gadījumos ir vērojams ievērojams ķermeņa masas samazinājums, neliela aizkavēšanās elpošanas ceļā uz pusi no krūtīm. Palpācija ļauj identificēt muskuļu sasprindzinājumu bojājuma daļā, balss trīcei mainoties infiltrācijas zonai. Trieciena trokšņa maiņu uz blunting var redzēt tikai ar infiltrātiem, kuru diametrs ir lielāks par 4 cm, un kas atrodas ne vairāk kā 4 cm dziļumā no krūšu ārējās virsmas. Auškultatīva elpošana uz noteiktu iekaisuma vietu var būt smaga, ar ilgstošu izelpu, dažkārt vājinot bronhiālās caurlaidības pārkāpumu. Ar infiltrāta sabrukumu tiek dzirdēti mitri smalki un vidēji burbulīši.
Infiltratīvās tuberkulozes efektīvas ārstēšanas procesā ir iespējama pilnīga rezorbcija. Šādi gadījumi no savas prakses var izraisīt daudzus TB ārstus. Bet, kā rāda gandrīz katrs ftisioloģijas gadījums, infiltratīvā tuberkuloze izraisa specifiska iekaisuma veidošanos sabiezināto fokusu vietā, vairāk vai mazāk izteiktu fibrotisku izmaiņu fona. Dažreiz tiek novērsta perifokālā infiltrācija, un fokusēšanas gadījuma centrs ir iekapsulēts. Atkarībā no šādas iekapsulētas kazeozes lieluma tiek izveidots lodes vai tuberkulomas fokuss. Ja infiltrāts uzsūcas nepilnīgi un dīgst kopā ar saistaudiem, tā vietā tiek veidots sacietēšanas lauks. Lobāra infiltrātu saraušanās dēļ var veidoties plaušu daivas ciroze. Ar neefektīvu ārstēšanu sabrukšanas dobums neārstē, veidojas tās šķiedru sienas. Šajā gadījumā infiltratīvā tuberkuloze kļūst par sarežģītākām slimības formām - cavernous vai fibro-cavernous.
